 Una erupción es un cambio anormal en la textura o el color de la piel.
Una erupción es un cambio anormal en la textura o el color de la piel.
- Las causas conocidas de erupciones incluyen irritación, alergias, fármacos e infecciones bacterianas, micóticas, parasitarias o víricas.
- Las erupciones incluyen enrojecimiento, escamas blancas o amarillas, pústulas, lesiones perladas, tumores o quistes.
- Las erupciones pueden picar, ser irritantes o dolorosas, o no causar síntomas.
- Para el tratamiento de las erupciones, cuando es necesario, se utilizan jabones suaves, ungüentos hidratantes, cremas con antibiótico o corticoesteroide y/o fármacos contra el picor.
Las erupciones en los bebés y en los niños pequeños no suelen ser graves, y pueden tener diversas causas. Las sustancias irritantes, los medicamentos, las reacciones alérgicas y los trastornos que provocan inflamación pueden causar erupciones.
Algunas erupciones comunes en lactantes y niños de corta edad son las siguientes:
- Erupción del pañal (dermatitis del pañal)
- Costra láctea (dermatitis seborreica)
- Dermatitis atópica (eccema)
- Infecciones vírales que ocasionan exantemas
Dermatitis del pañal
La dermatitis del pañal es una erupción de color rojo brillante que generalmente se desarrolla cuando la piel del bebé entra en contacto con un pañal que está manchado por la orina, las heces o ambos. La humedad en la piel del bebé causa irritación, sumado al cambio de pH que ocasionan la materia fecal y la orina y sustancias que degradan la barrera protectora de la piel de las mismas. De modo característico, las zonas de la piel en contacto con el pañal son las más afectadas.
La erupción del pañal puede también estar sobre infectada por el hongo Candida, que causa una erupción de color rojo intenso característica con pequeños puntos rojos localizada en los pliegues cutáneos. Con menor frecuencia, la erupción del pañal puede estar sobre infectada por bacterias.
Los lactantes que reciben leche materna tienden a tener menos dermatitis del pañal porque sus deposiciones contienen menos enzimas y otras sustancias que irritan la piel.
Puede evitarse o minimizarse utilizando pañales con gel absorbente, evitando los pañales o cubre pañales de plástico que atrapen la humedad, cambiándolos frecuentemente cuando están sucios y utilizando productos de higiene adecuados.
El principal tratamiento de la erupción del pañal consiste en cambiar frecuentemente el pañal del niño. La piel del niño debe lavarse con cuidado con un jabón suave y agua. A menudo, la erupción se resuelve únicamente con estas medidas. Puede ser eficaz la aplicación de un producto hidratante para la piel y una pomada que crea una barrera entre la piel del niño y el pañal, que contenga cinc, la vaselina o una pomada con vitaminas A y D. Puede ser necesaria una crema antimicótica, si el médico diagnostica una infección por Candida o una crema antibiótica si la erupción está causada por bacterias.
Costra láctea (dermatitis seborreica)
La costra láctea es una erupción descamada con costra de color amarillo parduzca que se produce en la cabeza del bebé. Una erupción similar puede ocurrir ocasionalmente en cejas y pliegues cutáneos del bebé. La causa es desconocida. La costra láctea es inofensiva y desaparece en la mayoría de los niños a los 6 meses de edad.
Se puede tratar mediante el uso regular de champú de sulfuro de selenio y el masaje con aceite mineral en el cuero cabelludo para ayudar a aflojar la costra antes del champú. Las escamas se pueden retirar con un peine fino. La costra láctea que no mejora con estas medidas necesita otro tratamiento, como cremas de corticoesteroides.
Dermatitis atópica (eccema)
La dermatitis atópica es una condición recidivante de la piel de origen multifactorial. Produce lesiones rojas, escamosas o con ampollas pequeñas, que dan mucha picazon y cambian la distribución de acuerdo a la edad.La erupción tiende a formar placas que aparecen y desaparecen, empeorando a menudo con el tiempo frío y seco. En algunos lactantes, comienza hacia la 3ª semana de vida y las lesiones aparecen en la cara, el cuero cabelludo, la zona de los pañales, las manos, los brazos, los pies o las piernas. Los niños mayores tienden a presentar una o pocas lesiones, por lo general en las manos, la parte superior de los brazos, la parte anterior de los codos o detrás de las rodillas.
La dermatitis atópica tiende a ser hereditaria y, en muchos casos, se cree que se debe a una variación genética que afecta la capacidad de la piel para retener la humedad y proporcionar protección contra bacterias, irritantes, alérgenos y factores ambientales. Es probable que esta función de barrera cutánea débil también desencadene la respuesta inmunitaria que provoca la inflamación de la piel y el prurito. La mayoría de los niños superan la dermatitis atópica, pero para otros es un problema de por vida. Los niños con afectación grave pueden desarrollar de forma intermitente infecciones en zonas donde la piel ha sufrido rascadas y erosiones.
El tratamiento de la dermatitis atópica incluye el uso de hidratantes para la piel, jabones suaves, aire humidificado, cremas de corticoesteroides y fármacos para el picor. Los esfuerzos por evitar los desencadenantes de alergias en los niños pueden ayudar a aliviar el problema.
Infecciones virales que ocasionan una erupción
Las infecciones virales a menudo causan exantemas en niños pequeños.
La mayoría son inofensivas y, generalmente, desaparecen sin tratamiento.
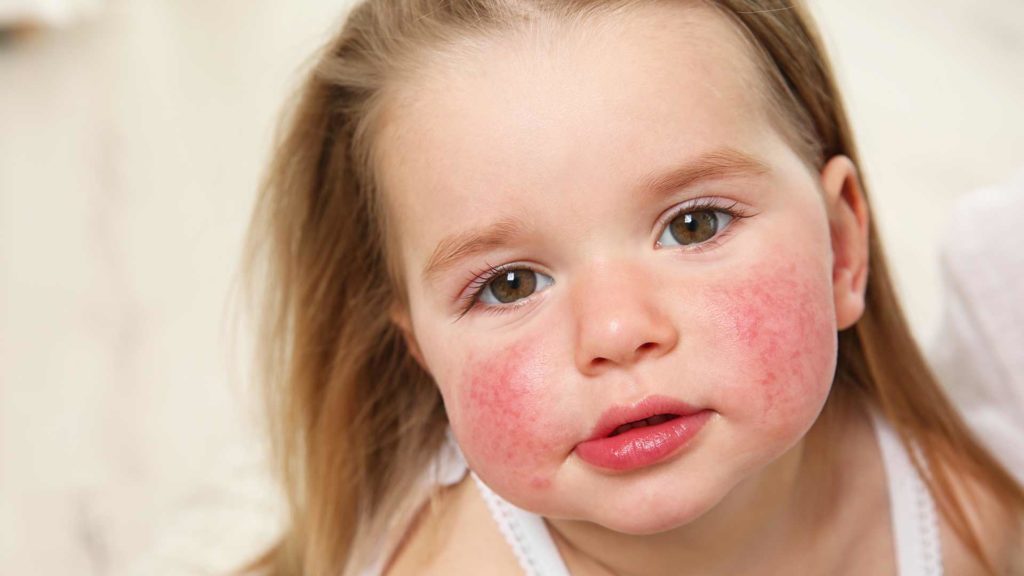
– Las erupciones causadas por la roséola infantil (exantema súbito o sexta enfermedad) y el eritema infeccioso (quinta enfermedad «mejilla abofeteada») son características del primer año de vida
– Las erupciones causadas por sarampión, rubéola, y varicela son menos frecuentes porque los niños reciben vacunas que previenen estas infecciones, pero pueden ocurrir en niños no vacunados.
Otras causas de erupciones
Las dermatofitosis son infecciones fúngicas de la piel (causadas por hongos). En los niños son muy frecuentes las infecciones del cuero cabelludo (tiña tonsurante o tiña de la cabeza) y en el cuerpo (tiña corporal). Algunos niños presentan una reacción inflamatoria a la infección fúngica (por hongos) que ocasiona una placa indolora e inflamada en el cuero cabelludo llamada querión. El diagnóstico y el tratamiento de las dermatofitosis son los mismos en niños y en adultos y suelen consistir en fármacos antifúngicos aplicados sobre la piel o tomados por vía oral.
El molusco contagioso es un acúmulo de pequeñas lesiones perladas con una depresión central, causado por una infección vírica de la piel que suele desaparecer sin tratamiento. Sin embargo, el virus que causa esta infección es contagioso.
Los quistes de milia son pequeños quistes perlados en la cara de los recién nacidos. Tienen su origen en las primeras secreciones de las glándulas sudoríparas del niño. Al igual que el acné del recién nacido, los quistes de milia no requieren tratamiento alguno y desaparecen pasadas unas cuantas semanas después del nacimiento.
 La espirometría es un estudio para evaluar la función pulmonar.
La espirometría es un estudio para evaluar la función pulmonar.









 Así llamamos comúnmente al episodio de “ahogo” nocturno que tienen algunos chicos al presentar una laringitis aguda. Ocurre generalmente entre los 8 meses y tres años y es muy angustiante para el chico y sus papás. Los síntomas son:
Así llamamos comúnmente al episodio de “ahogo” nocturno que tienen algunos chicos al presentar una laringitis aguda. Ocurre generalmente entre los 8 meses y tres años y es muy angustiante para el chico y sus papás. Los síntomas son:

 Una erupción es un cambio anormal en la textura o el color de la piel.
Una erupción es un cambio anormal en la textura o el color de la piel.


